Нарушение менструального цикла — это патологические изменения в регуляции менструальной функции, что проявляются расстройством ритмичности, объема и характера или полным отсутствием кровяных выделений.
Нарушения менструации диагностируют в 20% всех гинекологических заболеваний. Они могут привести к снижению, а иногда — и к потере способности забеременеть, нередко являются факторами риска в развитии предраковых и раковых заболеваний женских половых органов.
Причины нарушений менструального цикла
Существует довольно большое количество причин возникновения нарушений менструального цикла:
- Сильные эмоциональные потрясения, психические и невротические заболевания (неврастения, истерия, психозы, стрессы).
- Нерациональное питание, недостаточное употребление витаминизированной пищи, чрезмерная масса тела.
- Влияние негативных факторов профессии (длительное воздействие радиации, загрязненного воздуха, например, на промышленных заводах, тяжелый физический труд и так далее).
- Разного рода инфекционные заболевания (грипп, ОРВИ, бронхит, ангина, кишечные инфекции и т.д.).
- Хронические расстройства работы внутренних органов (печени при желтухе, сердечно-сосудистой системы при артериальной гипертензии, крови вследствие анемии и другие).
- Перенесенные хирургические вмешательства на половых органах (удаление полипов шейки матки, аборты, разрушение тканей при предраковых заболеваниях).
- Воспалительные заболевания женских половых органов (воспаление слизистой оболочки матки при эндометрите, маточных труб при сальпингите, шейки матки при цервиците и т.д.).
- Доброкачественные и злокачественные новообразования (аденокарцинома матки, рак шейки матки, кисты яичников и т.д.).
- Врожденные аномалии той части генетического аппарата, которая отвечает за менструальный цикл.
- Врожденные пороки строения или недоразвития половых органов (атрезия матки, гипоплазия яичников, двурогая матка и т.д.).
- Нарушение центров регуляции менструального цикла в головном мозге (опухоли, кровоизлияния, изменения во время климакса).
Как функционирует менструальный цикл
Для понимания сути нарушений менструаций, важно знать то, как они работают. Поддержка и регуляция нормальной менструальной функции осуществляется синхронным взаимодействием разных цепей гормональной и нервной регуляции половых гормонов и матки. Кроме того, была доказана роль поджелудочной, щитовидной и надпочечных желез в регуляции цикла, а также печени, где происходит утилизация половых гормонов.
Выделяют 4 основных уровней регуляции:
- Гипоталамус — область в головном мозге, которая посылает нервные импульсы и гормоны гипофизу.
- Гипофиз — главная гормональная железа, что отвечает за поддержку концентрации всех гормонов в организме, в том числе и половых.
- Яичники — половые женские железы, что вырабатывают половые гормоны.
- Матка — одно из мест воздействия половых гормонов.
Гипоталамус получает и обрабатывает информацию из внутренней среды организма (о количестве половых гормонов в крови) и внешней (голодание, переедание, стрессы, резкая смена погоды).
Когда в крови становится много или мало половых гормонов, об этом узнает гипоталамус и посылает специальные вещества к гипофизу. Тот выделяет гормоны, которые кровью транспортируются в яичники и стимулируют или тормозят выделение половых гормонов (прогестерона и эстрогена). А те уже и влияют на матку, где осуществляются процессы менструального цикла.
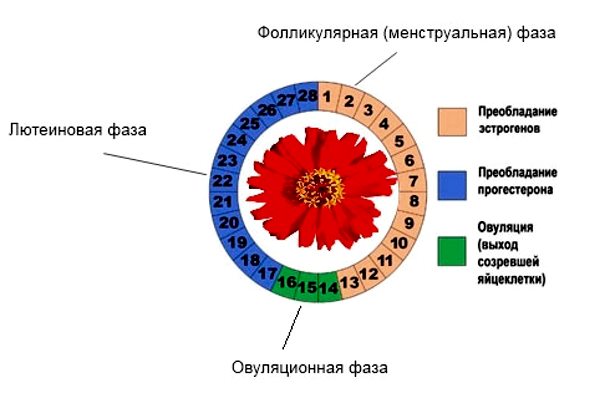
Цикл делится на 3 периода:
- Эстрогенная фаза — когда в крови доминирует эстроген и резко падает прогестерон, что говорит о подготовке организма к образованию новой яйцеклетки. Начинается в первый день кровяных выделений, что появляются при отслоении разросшегося эндометрия (слизистая оболочка матки). В яичниках созревает фолликул, с которого должна выйти яйцеклетка. Эндометрий реагирует на воздействие эстрогена и около 7 дня цикла начинается подготовка к имплантации яйцеклетки путем его разрастания, увеличение энергетических запасов и кровоснабжения.
- Фаза овуляции — момент выхода яйцеклетки в маточную трубу из лопнувшего фолликула. Последний превращается в желтое тело, что дает сигнал к усиленному образованию прогестерона. Матка начинает готовиться к зачатию. Концентрация эстрогена и прогестерона на пике, что создает условия для зачатия и имплантации яйцеклетки.
- Прогестероновая фаза — здесь есть два пути. В случае зачатия желтое тело не разрушается и уровень прогестерона постоянно поддерживается. К тому же, хорионический гормон (гормон беременности) обеспечивает высокую концентрацию прогестерона, что предупреждает отторжение эндометрия и способствует сохранению беременности. Если зачатие не произошло, уровень гормонов падает, слизистая оболочка отслаивается, начинаются кровяные выделения и наступает новый цикл.
Разновидности нарушений менструального цикла
Если учитывать вышесказанное, то можно выделить такую классификацию:
- Гипоменструальный синдром — характеризуется тем, что здесь сохраняется цикличность, то есть менструации возникают через равные промежутки времени. Но особенность заключается в изменении характера, объема и сокращения интервала между кровяными выделениями.
- Аменорея — полное отсутствие менструаций на протяжении 3 месяцев и более. Первичная — когда месячные отсутствуют с рождения, вторичная — они были, но позже остановились.
- Дисфункциональные маточные кровотечения — это кровотечения, что появляются по причине изменения синтеза половых гормонов. Выделяют овуляторные и ановуляторные кровотечения.
- Альгодисменорея — это менструации, что сопровождаются чрезмерными болевыми ощущениями. Отмечают первичную, что связана с врожденными аномалиями матки (неправильное положение, атрезия) и вторичную, где причина кроется в гинекологических заболеваниях (эндометриоз, миома матки).
- Нейроэндокринные синдромы (послеродовое ожирение, вирильный, предменструальный, климактерический, посткастрационный синдром).
Гипоменструальный синдром
Симптоматика зависит от вида патологического состояния (гипоменорея, олигоменорея, опсоменорея). В большинстве случаев причина возникновения данного синдрома кроется в снижении количества эстрогена из-за нарушения регуляторных механизмов в гипоталамусе, гипофизе, яичниках или воздействии внешних факторов. В итоге возрастает концентрация в организме женщины мужских гормонов, что проявляется отложением жировой ткани на животе, увеличением роста волос на груди и лице, повышенной раздражительностью и огрубением голоса.
- Гипоменорея проявляется очень незначительным количеством выделяемой крови в виде капель или следов на нижнем белье, что возникает при недостаточном кровообращении матки или небольшой толщине эндометрия после абортов и выскабливаний.
- Олигоменорея — это когда месячные длятся менее 3 дней, то есть сокращается их продолжительность. Возникает из-за недостаточного количества эстрогенов по разным причинам, вследствие чего не происходит достаточное нарастание слизистой оболочки матки и в результате — незначительные выделения и невозможность имплантации яйцеклетки в матку.
- Опсоменорея — это, по сути, задержка месячных. То есть, увеличение времени между появлением менструаций. Патологией считается задержка более 35 дней. Она возникает при сбоях и изменениях гормонального фона.
Вышеуказанные проявления часто присутствуют одновременно. Например, скудные месячные (гипоменорея) и незначительная длительность выделений (олигоменорея). При этом женщины, страдающие гипоменструальным синдромом, часто не могут зачать ребенка и именно поэтому обращаются к гинекологу. Также синдром может сопровождаться тошнотой, головной болью и снижением сексуального влечения.
Аменорея
Основным симптомом данного заболевания является полное отсутствие кровяных выделений. Аменореей называется состояние, когда месячные не появляются более 3 месяцев, при том, что ранее они были или когда отсутствуют менструации у девочек 15 и более лет. Такое состояние может быть при атрезии влагалища, то есть врожденное заращение входа в шейку матки. Кровь скапливается в полости матки, маточных трубах и может попасть в брюшную полость, что приводит к клинической картине острого живота (напряжение мышц пресса, боль в области кровотечения, повышение температуры и т.д.).
Часто наблюдается определенная последовательность развития аменореи. То есть, от гипоменструального синдрома, отсутствия овуляции и до полного исчезновения кровяных выделений.
Выделяют такие клинические варианты аменореи:
- Врожденные аномалии, при которых яичники и другие половые органы недоразвиты, сильно уменьшены в размерах, не могут выполнять свои функции, имеют неправильную структуру или отсутствуют. Например, при синдроме Шерешевского-Тернера, где отсутствует одна хромосома.
- Опухоли, повреждения, кровоизлияния, отмирание тканей гипоталамуса или гипофиза, вследствие чего возникает недостаточность половых и других гормонов, проявляется нарушением работы нескольких или всех эндокринных желез организма.
- Воспаления, травматические повреждения, онкологические заболевания яичников и матки, что проявляются симптомами основного патологического процесса. Для этого необходимо, чтобы ткань яичников полностью погибла, а матки — более половины.
- При воздействии сильного стрессового фактора, например, во время интоксикации токсичными продуктами бактерий при инфекции, анемии, нарушении питания, чрезмерных физических нагрузках, резком снижении веса и так далее. При этом изменения имеют функциональный характер, то есть после прекращения действия негативного фактора выделения нормализуются.
- При синдроме Иценко-Кушинга чрезмерное количество гормонов надпочечников угнетает синтез эстрогенов. Это проявляется ожирением в области шеи, живота, оволосением за мужским типом, психическими заболеваниями и повышенным артериальным давлением.
Важно отметить, что основным симптомом аменореи является не только отсутствие кровяных выделений, но и невозможность зачатия ребенка, то есть бесплодность.
Дисфункциональные маточные кровотечения
Это патологическое состояние, при котором наблюдается увеличение выделяемой менструальной крови, что связано с расстройством работы регуляторных органов по выделению гормонов. Причины таких кровотечений те же, что и при аменореи, но в большинстве случаев изменения гормональной регуляции имеют обратимый характер, то есть после устранения причины, цикл восстанавливается.
Выделяют такие клинические варианты:
- Овуляторные — кровотечения, что возникают через равные промежутки времени и свойственны женщинам детородного возраста. Они проявляются такими разновидностями:
- Тахименорея — когда уменьшается длительность менструального цикла за счет быстрого (7-8 дней) созревания фолликула, с которого позже выходит яйцеклетка. Характерна также низкая концентрация эстрогенов в крови.
- Полименорея —здесь наоборот, созревание фолликула длительное, вследствие чего возникает задержка месячных и на ее фоне менструации выделяются более 7 дней. Уровень эстрогенов в крови увеличен.
- Гиперменорея — это синдром, что проявляется ярко-выраженным, интенсивным менструальным кровотечением.
- Ановуляторные кровотечения — в основе лежит незрелость фолликулов и отсутствие овуляции, вследствие чего беременность не наступает. По сути, эта менструация не является настоящей. Как так? Это связано с гормональным фоном, а именно повышенным эстрогеном. Как мы знаем, в фазу эстрогена эндометрий разрастается (гипертрофируется). Поэтому в случае его длительного воздействия, такую слизистую оболочку матки тяжело обеспечить кровью, что приводит к отмиранию участков ткани и возникновению кровотечения в месте отслоения. Через некоторое время эта рана заживляется, но появляется новый отмерший участок и кровотечение возникает снова.
Альгодисменорея
У большинства женщин менструации сопровождаются неприятными ощущениями. Наблюдается боль внизу живота, незначительное недомогание, повышенная раздражительность и головная боль. В норме эти симптомы быстро проходят, серьезно не нарушают общее состояние и трудоспособность женщины. У тех, кто страдает альгодисменореей, вышеуказанные проявления, особенно боль, ярко-выражены, что заставляет пользоваться обезболивающими.
В случае механического препятствия для оттока менструальной крови (атрезия влагалища, аномалии развития и неправильное положение матки) жидкость скапливается в полости матки и раздражает болевые рецепторы. При эндометриозе возникает разрастание эндометрия в разных частях органов и эти участки подвергаются циклическим изменениям, а значит — отслаиваются. Происходит раздражение болевых рецепторов матки, брюшины, тазовых органов, пораженных эндометриозом, что сопровождается выраженным болевым синдромом. Миома матки может служить преградой для оттока кровяных выделений.
Боль возникает в первый день менструаций или за несколько часов до начала кровотечения. Имеет острый, схваткообразный характер, находится внизу живота и часто отдает в поясницу и крестец. Может сопровождаться головокружением, мигренозной головной болью, болевыми ощущениями в области сердца с учащенным или замедленным сердцебиением. Также может наблюдаться тошнота, рвота, понос, депрессия и общая слабость.
Нейроэндокринные синдромы
Нарушение обмена
Послеродовое ожирение характеризуется увеличением массы тела после родов или аборта на протяжении 3-12 месяцев. Оно возникает в связи с нарушением гипоталамо-гипофизарной регуляции. В результате повышается уровень кортизола (гормона надпочечников), увеличивается синтез мужских половых гормонов, появляются кистозные изменения в яичниках и увеличивается масса жировой ткани.
Клиническая картина проявляется прогрессирующим ожирением с преимущественным отложением жировой ткани на животе и плечевом поясе, бесплодностью, нарушением менструального цикла за типом олигоменореи (длительность кровяных выделений менее 3 дней) и повышенным ростом волос на лице и груди. Также такие женщины часто жалуются на головную боль и плохой сон.
Вирильные синдромы
Это когда у женщин появляются мужские половые признаки (большое количество волос на теле, низкий голос, развита мускулатура).
Данные синдромы имеют такую клинику:
- Адреногенитальный синдром — повышенная продукция мужских гормонов надпочечниками из-за врожденных дефектов ферментов. Это вызывает олигоменорею или аменорею, атрофию молочных желез, уменьшение размера матки и пигментацию внешних половых органов. Следствие этого — бесплодность.
- Поликистоз яичников — симптоматика похожа, только причина кроется в двустороннем кистозном перерождении яичников, из-за чего повышается уровень мужских гормонов и снижается уровень женских.
Предменструальный синдром
Это сложный симптомокомплекс, который возникает во второй половине цикла и исчезает сразу после начала менструации. Почему он появляется — до конца не понятно. Но при этом наблюдается чрезмерное повышение прогестерона, снижение эндорфинов в головном мозге, что предопределяет такие симптомы:
- Отеки, огрубение и болевые ощущения в грудях.
- Депрессия, раздражительность, повышение температуры тела.
- Появление мигренозной головной боли.
- Боль в желудке, метеоризм.
Вышеуказанные симптомы могут не проявляться полностью все, а с определенным преимуществом. Например, только головной болью или отеками в грудях. За степенью тяжести также могут быть в легкой, средней и тяжелой форме.
Климактерический синдром
Как особенность — осложненное течение климакса в связи со снижением эстрогена до полного его исчезновения. В зависимости от симптоматики выделяют такие разновидности течения:
- Приливы, учащенное сердцебиение, ощущение жара, повышенное потоотделение, что появляется неожиданно.
- Сердцебиение замедленное, низкое артериальное давление, чувство замирания сердца и головная боль.
- Головокружение, звон и шум в ушах при отсутствии заболеваний слухового органа.
- Бессонница, раздражительность и депрессивные состояния.
Посткастрационный синдром
Он появляется при одномоментном «выключении» яичников по причине их удаления или гибели после воздействия рентгеновского излучения при лучевой терапии. Механизм развития и симптомы похожи на предыдущий синдром. Клиническая картина появляется после исчезновения эстрогена через 10-14 дней и прогрессирует на протяжении 2-3 месяцев.
Как диагностируются нарушения менструального цикла
В большинстве случаев постановка диагноза основывается на клинической картине. Но необходимо узнать причину появления сбоя менструального цикла, так как без этого не вылечить проблему. Поэтому нужна медицинская помощь опытного врача и специальных методов диагностики.
- Для диагностики гипоменструального синдрома достаточно симптоматической картины, жалоб пациентки и результатов исследования крови на количество эстрогена, где при данном состоянии они будут снижены.
- Выявление первичной аменореи проводится на основе данных анамнеза (отсутствие выделений в девушки старше 16 лет), гинекологическом осмотре (присутствие врожденных аномалий половых органов). Обращаются за консультацией генетика, так как одной из причин может быть синдром Шерешевского-Тернера или Иценко-Кушинга, при которых присутствуют нарушения в генетическом аппарате. Наиболее важный метод диагностики — определение концентрации половых и гонадотропных (те, что стимулируют синтез половых) гормонов, так как они будут снижены. Обязательным при обследовании пациентов с первичной аменореей является МРТ гипофиза и гипоталамуса.
- Вторичная аменорея на фоне стресса не сложна в диагностике по причине связи данного заболевания со стрессовой ситуацией. В случае резкой потери массы тела диагноз также не составляет трудностей. Было доказано, что минимальное количество жировой ткани для становления цикла должно быть не менее 17% от общего веса. Используют УЗИ органов таза для диагностики в патологических процессов, а также определения гормонального фона.
- Важным этапом для постановки диагноза дисфункциональных маточных кровотечений будет исключение других заболеваний, сопровождающихся кровотечением, а именно:
- Внематочная беременность.
- Полипы шейки матки и тела матки.
- Воспалительные заболевания органов малого таза.
- Опухоли яичников, рак шейки матки.
- Травматизация внешних половых органов или присутствие чужеродного предмета во влагалище.
- Заболевание щитовидной железы, печени, хроническая почечная недостаточность, болезни крови.
- Для уточнения причины назначают ультразвуковое исследование половых органов и гинекологический осмотр с помощью вагинальных зеркал, что позволяет выявить гипертрофию эндометрия, полипы, миому, то есть причину. Дополнительно определяют количество гормонов, связанных с половой системой.
- Альгодисменорея подозревается при наблюдении характерной клинической картины и отсутствии анатомических изменений во время гинекологического осмотра. Еще необходимо исключить патологию, что может сопровождаться болью в период менструаций, например, острое воспаление желчного пузыря (холецистит), аппендицит, почечная колика и острый гломерулонефрит (нарушение почечного фильтрационного барьера). Для определения причины используется анализ крови, мочи, ультразвуковая диагностика половых и органов брюшной полости. Также важное значение имеет информация об особенностях менструального цикла женщины, течении родов и послеродового периода.
- Нейроэндокринные синдромы выявляют при общем осмотре тела на наличие признаков ожирения, чрезмерного роста волос, мужского телосложения в случае вирильного и обменного синдрома. При диагностировании предменструального и климактерического синдрома достаточно данных анамнеза и клинической картины.
Лечение нарушений менструального цикла
Терапия направлена на устранение основной причины, из-за которой возникло то или иное нарушение. Итак, давайте рассмотрим варианты лечения патологий менструального цикла.
Гипоменструальный синдром
Если это заболевание появилось на фоне постоянных стрессов, чрезмерной физической нагрузки, воспаления женских органов, то лечение нацелено на устранение этих причин. Стрессы исключают, назначают успокаивающие средства, нормализуют режим дня с достаточным отдыхом, ограничивают употребление «вредной» пищи, а воспалительные процессы устраняют соответствующей терапией.
Аменорея
В случае возникновения заболевания из-за аномалий генетического аппарата, например, синдром Шерешевского-Тернера, используют обязательное хирургическое удаление половых органов вместе с придатками. Необходимость операции объясняется высоким риском злокачественного перерождения (семинома). Далее назначают заместительную гормональную терапию препаратами эстрогена на 2-3 цикла в течение 20 дней. При этом чаще всего менструации возникают уже после первого цикла лечения. После появления выделений пациентка начинает принимать прогестерон. Препараты принимаются пожизненно.
При синдроме Иценко-Кушинга (увеличенный синтез гормонов надпочечников, а именно мужских половых гормонов — андрогенов) используют препарат хлодитан. Он уменьшает образование вещества в гипофизе, которое и вызывает увеличенный синтез гормонов. Если обнаружена опухоль гипофиза, что продуцирует гормоны надпочечников, то показано ее удаление. Так как андрогены изменяют форму внешних половых органов, то показана их хирургическая пластика.
Когда поражена такая регулирующая структура, как гипофиз в случае травмы, кровоизлияния, опухоли, то обычно его удаляют и назначают заместительное лечение гормонами.
В других случаях (онкологические заболевания, травмы, воспаления яичников и матки) также проводится или терапия гормонами, или хирургическое вмешательство. Однако при аменорее, что возникла по причине стресса или резкого снижения веса, лечение направлено на устранение стрессового фактора или нормализацию массы тела. После чего менструальный цикл восстанавливается.
Дисфункциональные маточные кровотечения
Лечение разделяется на 3 этапа.
- В первом останавливают кровотечение.
- Далее проводят коррекцию гормонального сбоя и нормализуют менструальный цикл препаратами женских гормонов для профилактики развития повторного кровотечения.
- После проводят восстановление репродуктивной функции путем приема тех же веществ в малых количествах до достижения нужного результата.
В случае чрезмерного увеличения эндометрия показано его выскабливание для остановки кровотечения. Далее используют деструктивные методы, чтобы разрушить разросшуюся слизистую оболочку матки. Например, криодеструкцию жидким азотом для заморозки ткани с последующим ее отмиранием или химическое разрушение 5% йодом и карболовой кислоты.
При неэффективности вышеуказанной терапии, ухудшении общего состояния пациентки, прогрессировании анемии показано хирургическое удаление матки. Если присутствуют патологические изменения шейки матки, удаляю и ее.
Альгодисменорея
Исходя из механизма развития заболевания, оправданным будет назначение спазмолитиков, обезболивающих, успокоительных и ингибиторов простагландинов. Последние устраняют спастические сокращения матки и уменьшают рост эндометрия, что способствует снижению раздражения нервных окончаний. Прием препаратов нужно начинать за 2-3 дня до месячных или в первый день менструации. Лечение длится в течение 3-4 циклов. Дополнительными методами будут иглорефлексотерапия, электрофорез обезболивающего вещества в брюшное нервное сплетение, витаминотерапия (витамин Е).
Если альгодисменорея возникла на фоне воспалительных процессов — используют противовоспалительную терапию, если эндометриоза или фибромиомы — гормонотерапию. В тяжелых случаях применяется хирургия. При неправильном положении матки показан гинекологический массаж и физиопроцедуры.
Нейроэндокринные синдромы
В случае чрезмерного веса лечение направлено на снижение массы тела и возобновление менструального цикла. Основа терапии — это диета. Необходимо, чтобы калорийность рациона была в пределах 1200-1800 ккал в сутки. Нужно соблюдать ограничение употребления быстроусвояемых углеводов (сладкое, мучное, сам сахар), устраивать разгрузочные дни и заниматься физкультурой каждый день. Можно принимать препараты, нормализующие обмен веществ.
При поликистозе яичников используется низкокалорийная диета, физиотерапия (электрофорез витамина В1, ультрафиолетовое облучение) для стабилизации гормональной регуляции. Из медикаментов показаны препараты эстрогена с 5 по 9 день цикла для стимуляции овуляции. Чтобы ликвидировать мужские признаки у женщины, принимаются антиандрогенные препараты. Также хорошо себя зарекомендовало хирургическое лечение, которое нацелено на удаление кистозно измененной ткани яичников, что уменьшает продукцию мужских половых гормонов.
Терапия предменструального синдрома основывается на уменьшении употребления соли, сладкой, острой, жирной пищи, массаже, лечебной гимнастике, достаточном отдыхе и устранении стрессовых факторов. Как следствие, симптоматика будет проявляться значительно слабее или совсем исчезнет. Такое лечение должно длиться 3 менструальных цикла.
Осложненное течение климакса сегодня имеет множество способов лечения. Можно использовать разные виды массажа, вибро-, аэро-, гидротерапию, электрофорез шейной области, витамины А, Е, В. Из препаратов назначаются успокоительные для нормализации сна и стабильности настроения, гормоны. Последние принимают в соответствии с физиологическим циклом, то есть в первую фазу — эстроген, во вторую — прогестерон. Женщинам, которым нельзя принимать гормональные препараты, рекомендуют фитоэстрогены в виде биологической добавки.
Посткастрационный синдром лечат только заместительным приемом гормонов на протяжении 3-4 месяцев. Далее после нормализации состояния просто поддерживают малыми дозами гормонов.
Профилактика и прогноз
Чтобы предупредить возникновение или прогрессирование нарушения менструального цикла необходимо регулярно посещать гинеколога и обращаться за квалифицированной медицинской помощью при любых нарушениях. Изменения в женском цикле свидетельствуют о том, что в организме есть проблемы, и он подает разного рода «сигналы», которые не стоит игнорировать.
Прогноз в зависимости от выраженности симптомов и вида нарушения может быть разным. Отсутствие адекватной терапии может повлечь за собой серьезные нарушения репродуктивного здоровья, что в итоге может закончиться бесплодием. В случае своевременного лечения прогноз благоприятный.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!