Гипоксия плода (пониженное содержание кислорода) — патологическое состояние эмбриона, которое встречается как во время внутриутробного развития, так и во время родовой деятельности. Гипоксия плода при беременности опасна изменениями в работе жизненно — важных органов. Такое состояние может повлечь за собой необратимые последствия — в первую очередь, патологии центральной нервной системы (ЦНС наиболее чувствительна к недостатку кислорода). Гипоксия диагностируется в 10 — 11% случаев беременности, причем лишь в половине случаев заканчивается благоприятным исходом — рождением здорового ребенка.
Стадии и степени гипоксии плода
В зависимости от длительности воздействия на организм ребенка повреждающих факторов, а также скорости развития, выделяют острую и хроническую стадии гипоксии плода.
Острая гипоксия плода является следствием резкой и выраженной нехватки кислорода у плода. Наиболее часто развивается из — за аномального течения родовой деятельности. Острая гипоксия плода может развиться вследствие удушья во время родов, тяжелых маточных кровопотерь, сдавливания головы ребенка. Причиной асфиксии (удушья) может стать обвитие пуповины вокруг шеи плода. В этом случае кислород перестает поступать к плоду практически полностью, поэтому важно оперативно реагировать, обнаружив этот синдром. Быстрая реакция врачей может привести к благоприятному исходу родов и не допустить опасных последствий острой гипоксии плода. При беременности причиной нехватки кислорода может быть слишком раннее отслоения плаценты или разрыв матки.
Хроническая внутриутробная гипоксия плода возникает из — за длительной кислородной недостаточности. В отличие от острого течения болезни, при хронической стадии нехватка кислорода выражена более умеренно. Хроническая гипоксия плода формируется постепенно, причиной могут стать патологии плаценты или болезни материнского организма.
В зависимости выраженности и тяжести нехватки кислорода, различают следующие степени внутриутробной и интранатальной гипоксии плода:
- легкая (единственной причиной появления синдрома могут стать повышенные физические нагрузки);
- умеренная (проявления нехватки кислорода случаются в период покоя);
- тяжелая (интенсивно выраженные признаки дефицита кислорода, угрожающие тяжелыми последствиями);
- критическая (шоковое состояние или кома с угрозой летального исхода).
В зависимости от способности эмбриона к адаптации и его компенсаторных возможностей, различают компенсированную, частично компенсированную и декомпенсированную степени гипоксии. В зависимости от степени нехватки кислорода могут отличаться и симптомы данного состояния.
- При компенсированной гипоксии (начальной стадии гипоксии плода) происходят интенсивные движения плода. В связи с тем, что способности матки и плаценты к приспособлению позволяют эмбриону в дальнейшем нормально развиваться, данное состояние (при своевременной диагностике и терапии) не считается опасным для здоровья и жизни ребенка.
- Частично — компенсированная гипоксия возникает из — за длительной нехватки кислорода. Для данной степени характерно практически полное отсутствие способности к приспособлению. Риск возникновения нарушений в работе органов у плода очень высок.
- При декомпенсации приспособительные возможности организма исчерпываются. Нарушается работа органов и систем эмбриона, возможен летальный исход.
Причины развития гипоксии плода
Причиной возникновения гипоксии плода при беременности может стать целый комплекс патологических процессов. Они могут быть локализованы не только в материнском организме или плаценте (через которую эмбрион получает кислород), но и в самом организме плода.
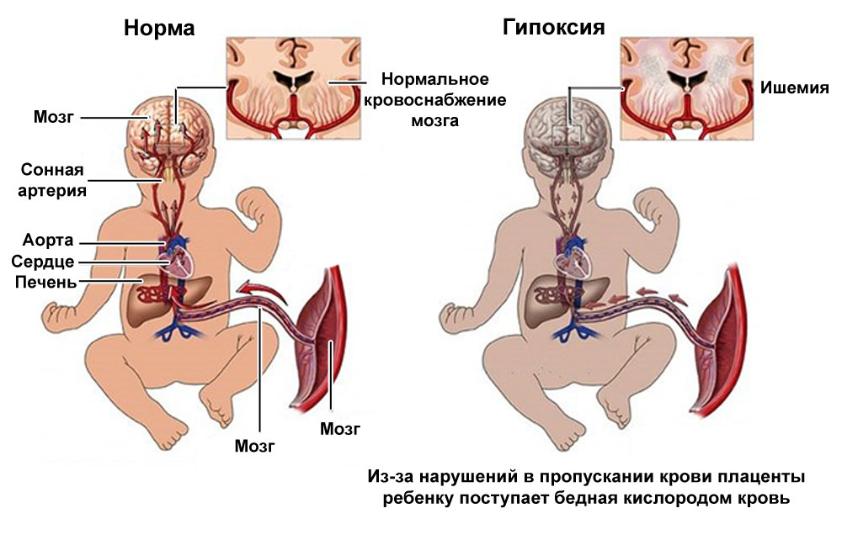
Во время внутриутробного развития ребенок не может дышать самостоятельно. Его легкие не раскрыты и заполнены жидкостью, а кислород он получает от матери через плаценту. Через соединенные сосуды матки и плаценты питательные вещества (в том числе и кислород) поступают от будущей матери к ребенку. В случае нехватки какого — либо из элементов, его дефицит будет ощущать не только беременная, но и плод.
Причинами внутриутробной гипоксии плода могут стать:
- Болезни будущей матери. К ним относятся патологии сердечно — сосудистой системы, нарушения в работе мочевыделительной и дыхательной систем. Нелеченые инфекции, передающиеся половым путем и многоплодная беременность также повышают риск развития патологии у ребенка. Если будущая мать страдает сахарным диабетом или испытывает сильный токсикоз — вероятность недостатка кислорода повышена.
- Анемия у беременной. Из — за пониженного количества гемоглобина способность эритроцитов доставлять кислород в ткани падает, что является причиной развития патологии.
- Вредные привычки беременной. Зависимость от спиртных напитков, никотина и наркотических веществ существенно повышают риск развития патологии у эмбриона.
- Условия работы будущей матери. Если беременная работает в помещении с нехваткой кислорода либо редко бывает на свежем воздухе, это может негативно повлиять на здоровье будущего ребенка.
- Факторы, связанные с дезорганизацией работы плодово — плацентарного кровотока. Нарушения кровообращения часто бывают обусловлены риском самопроизвольного выкидыша. Патологические процессы, локализованные в плаценте или пуповине, перенашивание беременности или аномальная родовая деятельность также могут спровоцировать нехватку кислорода у плода.
- Гемолитическое заболевание эмбриона (возникает по причине резус — несовместимости).
- Внутриутробное заражение плода.
- Слишком большое или недостаточное количество околоплодных вод. Это не являются фактором, который напрямую провоцирует нехватку кислорода, однако может быть причиной осложнений, что способны вызвать гипоксию.
Симптомы гипоксии плода
Гипоксия плода наиболее часто проявляется во втором или третьем триместре беременности, так как на поздних сроках повышается потребность в кислороде.
Будущая мама способна самостоятельно заподозрить гипоксию плода, в таком случае обнаружение начальных признаков дефицита кислорода и своевременное лечение способно дать шанс на развитие здорового ребенка. Для этого с момента пробуждения (с четвертого месяца беременности) необходимо подсчитывать эпизоды активности ребенка — их должно быть десять и более. Слишком редкие движения эмбриона в середине и на поздних сроках беременности являются опасным признаком, поэтому для будущей матери крайне важно знать, как распознать гипоксию плода.
Главным признаком гипоксии плода считается учащенное биение сердца. Нарушение кровообращения при гипоксии способствует кратковременному ускорению сердцебиения плода и повышению артериального давления, вслед за которыми происходит замедление биения сердца и снижение давления.
При дефиците кислорода кровь у ребенка становится более густой, что сопровождается отеком тканей. Развивается недостаточность многих органов и систем, что способно вызвать внутричерепную травматизацию, удушье и даже внутриутробную смерть.
Как определить гипоксию плода при беременности
При подозрении на нехватку кислорода у ребенка, будущая мать должна как можно скорее обратиться к гинекологу, который ведет беременность. С помощью специального акушерского стетоскопа, доктор оценивает сердечный ритм, частоту биений и определяет их звучность.
Самостоятельно определить гипоксию плода ранее, чем на восемнадцатой неделе беременности маловозможно, так как будущая мать практически не ощущает ребенка. Поэтому применяют инструментальные методы выявления дефицита кислорода.
Современная медицина способна определить наличие гипоксии плода по КТГ. Кардиотокография дает возможность зафиксировать частоту сердечных сокращений ребенка и активность движений:
- До нагрузки фиксируется частота сердечных сокращений плода. Диагноз «хроническая гипоксия плода» подтверждается, если после повышенной физической активности у матери, частота сердечных сокращений у ребенка монотонна или наблюдается аритмия. В норме после функциональной пробы с нагрузкой, ЧСС составляет 115 — 160 ударов в минуту.
- Для определения дефицита кислорода с помощью кардиотокографии применяют холод. При нормальном развитии ребенка частота ударов сердца в минуту снижается на десять ударов. При наличии гипоксии изменений не происходит.
- Также в случае патологического состояния плод никак не реагирует на задержки дыхания матери на выдохе и вдохе. В норме ЧСС должна повышаться или понижаться на семь единиц соответственно.
Для определения дефицита кислорода у ребенка также используют окситоцин. Окситоциновая проба заключается во введении одного миллилитра окситоцина с глюкозой будущей матери, после чего при нормальном течении беременности и развитии ребенка, изменений не происходит. Если же присутствует кислородное голодание плода, изменяется синусовый ритм сердца.
И фонокардиография, и КТГ используются для определения гипоксии плода при родах. Помимо данных методов, кислородное голодание плода определяется с помощью допплерографии (исследуется кровоток в матке, пуповине и кровоток эмбриона), плацентографии и фетометрии. Применяется также амниоцентез (суть данного метода состоит в исследовании объема, цвета и состава околоплодных вод), который позволяет выявить патологический процесс. Еще одним методом для выявления нехватки кислорода является кордоцентез, суть которого состоит в анализе состава крови.
Лечение гипоксии плода при беременности
Лечением гипоксии плода должен заниматься только соответствующий специалист, к которому необходимо обратиться сразу при возникновении подозрений на патологию. В случае обнаружения кислородного голодания эмбриона будущая мать в большинстве случаев госпитализируется.
Терапия кислородного голодания должна быть комплексной. Необходимо вылечить заболевание матери, которое привело к возникновению дефицита кислорода у ребенка. Помимо этого, нужно восстановить нормальное плацентарное кровообращение и кровообращение матки. Для этого будущей матери показан постельный режим и покой.
Доктора назначают беременным препараты, которые понижают сократительную способность матки. Гипертонус матки снижают суппозитории, содержащие папаверин и таблетки дротаверина (но — шпа). В экстренных случаях гипоксии плода (при угрозе преждевременных родов) назначается гинипрал в капельницах.
Кровообращение способны улучшить препараты, уменьшающие вязкость крови (ацетилсалициловая кислота в низких дозах, дипиридамол, реополиглюкин), так как они способствуют снижению риска образования тромбов и улучшают кровоток в мелких сосудах. Благодаря этой способности кислород легче проникает сквозь плаценту к ребенку.
При терапии хронической гипоксии плода, назначаются препараты, которые улучшают проницаемость и обмен веществ внутри клеток (витамин С, токоферол и глюкоза).
В случае неэффективности комплексной терапии и наличия угрозы жизни плода, необходимо экстренное родоразрешение. При сроке свыше двадцати восьми недель и при сохранении гипоксии плода после лечебных мероприятий показано кесарево сечение.
Если при родах развивается острая гипоксия, необходимо принимать реанимационные меры. Роженица должна получать кислород посредством ингаляций через маску.
Последствия гипоксии плода
Последствием хронической гипоксии плода при несвоевременной реакции (или ее отсутствии) матери и лечащего доктора может стать серьезная задержка в развитии и нарушения в здоровье ребенка в будущем. Тяжелая форма кислородного голодания приводит к дисфункции многих органов и систем, тяжелым патологиям сердечно-сосудистой и дыхательной системы, желудочно — кишечного тракта и центральной нервной системы. Однако важно понимать, что в большинстве случаев, в отличие от острого дефицита кислорода, хроническое можно предотвратить, вовремя приняв необходимые меры.
Острое кислородное голодание куда опасней хронического, ведь оно развивается не постепенно и существенно угрожает жизни плода. Последствием острой гипоксии плода может стать даже летальный исход, например, в случае заглатывания ребенком околоплодных вод в процессе родовой деятельности. А в случае полного преждевременного отслоения плаценты, ввиду отсутствия связи между организмом матери и ребенка, плод может погибнуть за пару минут.
Профилактика гипоксии плода
Очень важным шагом, который поможет избежать гипоксии плода при беременности, является ответственность к своему положению будущей матери. При планировании беременности необходимо вылечить болезни репродуктивных органов, правильно питаться (особенно важно употреблять продукты, богатые железом во избежание анемии) и отказаться от вредных привычек. Женщина должна регулярно посещать доктора, ведущего беременность, для профилактических осмотров и предупреждения патологий плода. Здоровый образ жизни, достаточное количество сна и свежий воздух помогут снизить риск кислородного голодания ребенка.
Профилактика патологии не дает стопроцентной гарантии отсутствия развития кислородного голодания, однако позволяет существенно снизить риск его появления.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!