Асфиксия новорожденных (удушье) — патологическое состояние, которое сопровождается нарушением дыхания, развивается по ряду причин в процессе родовой деятельности или сразу после рождения. Размер негативных последствий для здоровья новорожденного определяется степенью и продолжительностью нарушения или временного прекращения естественного дыхания ребенка. В процессе асфиксии у младенца начинается кислородное голодание (гипоксический синдром) и одновременно происходит накопление углекислого газа (гиперкапнический синдром).
Удушье — крайне опасное состояние для ребенка, так как становится причиной развития необратимых процессов, в последующем провоцирующих развитие патологий внутренних органов. Асфиксия часто становится причиной мертворождения и смерти младенца во время родов (неонатальной смерти). Прогнозы асфиксии определяются многими факторами — степенью, временем удушья, адекватностью и скоростью принятых мер по реанимации младенца.
Причины асфиксии новорожденных
Согласно акушерской статистике, асфиксия встречается не так часто, в той или иной степени она диагностируется лишь у 4-6% младенцев. Привести к развитию состояния удушья ребенка в процессе и после родов могут различные факторы, которые напрямую связанны с протеканием беременности, общим состоянием здоровья матери, аспектами внутриутробного развития будущего ребенка и самим процессом родовой деятельности. По характерным признакам и времени развития кислородного голодания и удушья новорожденных подразделяют на две категории.
Первичная (врожденная) асфиксия формируется у плода вследствие гипоксии, вторичная (постнатальная) — у новорожденного на протяжении первых 24 часов с момента появления на свет.
Первичная асфиксия
Причиной асфиксии по первичному фактору выступают аномальные процессы и патологические состояния, при которых у будущего ребенка нарушается процесс дыхания, и он испытывает постепенный и продолжительный или острый недостаток кислорода (хроническая или острая форма удушья). К таким состояниям могут привести хронические заболевания матери, оказывающие негативное влияние на здоровье и развитие плода. Внутриутробную гипоксию плода могут вызвать патологии различного характера:
- инфекционные заболевания матери — различные виды хронических инфекций, включая скрытые венерические заболевания;
- конфликт крови матери и ее будущего ребенка по иммунологическому или резус-фактору;
- экстрагенитальные патологии матери, которые имеют тенденцию обостряться к концу беременности (сахарный диабет, железодефицитная анемия, гестационная гипертензия, острая жировая дистрофия печени, гепатоз беременных, тиреотоксикоз, пороки сердца, ревмокардиты и др.);
- аномальное развитие плода различной этиологии;
- попадание амниотических вод или слизи в легкие;
- травмы плода в период вынашивания;
- внутричерепная травма, полученная во время родового процесса.
Вторичная асфиксия
Причиной удушья по вторичному фактору в большинстве клинических случаев будут экстрагенитальные патологии и тяжелое протекание беременности. К экстрагенитальным патологиям относится большая группа заболеваний, синдромов и болезненных состояний, которые не связаны с гинекологическими или акушерскими проблемами, они просто обостряются и проявляются на фоне беременности. Это означает, что любое нарушение или отклонение в работе внутренних органов женщины может усилиться и обостриться во время беременности, особенно во второй половине. Причиной обострения может стать самая безобидная инфекция, например, кариес или нарушение баланса микрофлоры слизистых оболочек. Спровоцировать вторичную асфиксию новорожденного могут нарушения мозгового кровообращения или пневмония младенца вследствие тяжелых родов, неполного раскрытия легких.
Патогенез асфиксии новорожденных
Характер патологических изменений, вызванных асфиксией, не зависит от причин, приведших к состоянию удушья. Несмотря на этиологию асфиксии, патологический процесс всегда развивается одинаково — сначала происходит нарушение газообмена, начинается кислородное голодание мозга и тканей, нарушается микроциркуляция и гемодинамика крови. Чем продолжительнее состояние асфиксии, тем более сложную форму приобретают последствия.
На следующих этапах развивается респираторно-метаболический ацидоз, что сопровождается повышением уровня азотистых продуктов обмена (азотермия), снижением уровня глюкозы в крови (гипогликемия), а затем падением содержания ионов калия (гипокалиемия). Такое состояние организма приводит к нарушению водно-солевого обмена, дисбалансу электролитов и нарастающей гипергидратации (повышенный уровень содержания воды в организме или отдельных органах).
Степени асфиксии новорожденных
Асфиксия классифицируется по нескольким факторам — длительности и форме кислородного голодания, степени поражения нервных тканей и внутренних органов в результате нарушения питания.
- Острая асфиксия новорожденных (интранатальная) — резкое удушье, при котором происходит крайне быстрое увеличение количества крови, главным образом за счет красных кровяных телец.
- Хроническая асфиксия (антенатальная) — постепенный процесс недостаточности дыхания, что характеризуется уменьшением объема крови и ухудшением микроциркуляторного кровообращения.
Нарушение микроциркуляции в свою очередь ведет к скоплению жидкости в тканях внутренних органов, ишемическим патологиям, кровоизлияниям во внутренние органы (наиболее уязвимые — печень, почки и сердце), но самые опасные последствия имеет внутричерепное кровоизлияние. В процессе патологических изменений развиваются нарушения циркуляции крови в периферических и центральных сосудах, до опасных показателей снижается артериальное давление, слабеет и резко снижается работа миокарда, что приводит к брадикардии.
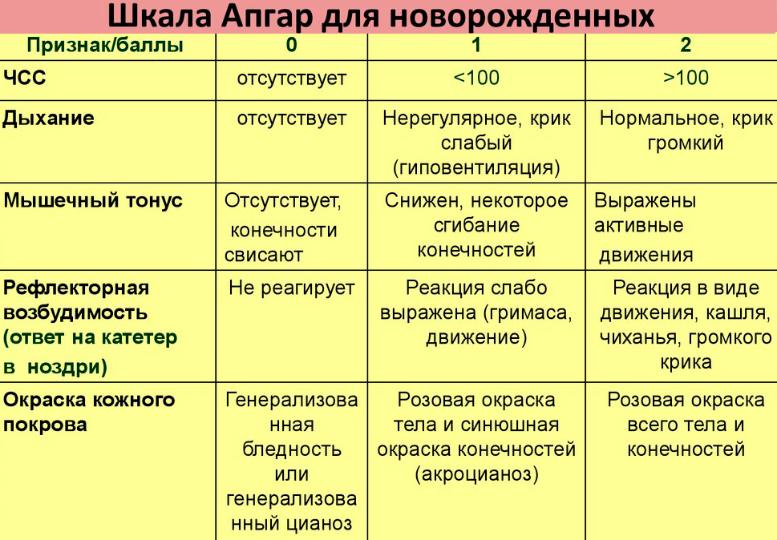
Определение наличия и степени асфиксии новорожденных проводится по шкале Апгар. Первичные симптомы удушья врачи определяют сразу после рождения по ряду характерных факторов. Критериями оценки выступают несколько определяющих признаков — ритмичность и частота дыхания, цвет кожного покрова, сердечный ритм, мышечный тонус и показатели рефлекторной возбудимости. Тест на степень асфиксии новорожденных проводится в первые минуты жизни младенца.
Тестирование по шкале Апгар проводится в два этапа — на первой и пятой минуте жизни новорожденного младенца. Если на пятой минуте оценка состояния ребенка 7 и ниже баллов, то повторные тесты проводятся на десятой, пятнадцатой и двадцатой минутах после рождения. Наиболее значимым показателем для составления прогноза дальнейшего развития младенца считается тестирование на 5-й минуте жизни.
Одного тестирования и оценки по шкале Апгар для диагностики асфиксии новорожденных недостаточно. Чувствительность данного оценивания составляет чуть больше 50%. Для точного установления степени удушья и состояния новорожденного необходимо проведение дополнительных исследований.
По степени тяжести асфиксия новорожденных по шкале Апгар подразделяется на такие формы:
- Легкая асфиксия новорожденного. Характерно совершение вдоха на первой минуте жизни (возможно с некоторой задержкой), легкое снижение тонуса мышц, естественный цвет кожи тела с посинением носогубного треугольника, немного ослабленное, но регулярное дыхание, немного ослабленный, но четкий сердечный ритм. При асфиксии новорожденных 1 степени младенец получает при тестировании 6-7 баллов по шкале Апгар.
- Умеренная асфиксия у новорожденных. Заметно ослабленное дыхание и сниженный сердечный ритм, ослабленный крик, стон или писк, естественный цвет кожи туловища с посинением конечностей, пульсация сосудов пуповины, слабые движения и сниженный тонус мышц. При асфиксия средней тяжести новорожденный получает оценку 4-5 баллов по шкале Апгар.
- Тяжелая асфиксия новорожденных. Отсутствие, остановка или прерывистое нерегулярное дыхание, отсутствие первородного крика, сильно замедленный слабый сердечный ритм, гипотония или полная атония мышц, бледность и синева всего кожного покрова, отсутствие рефлекторного ответа на раздражители, нет пульсации пуповины. Тяжелая степень асфиксии — оценка всего 1-3 балла по шкале Апгар.
При асфиксии новорожденного необходимы экстренные меры по реанимации, направленные на скорейшее восстановление дыхательного процесса.
Оказание помощи при асфиксии новорожденных
Для детей с асфиксией новорожденных разработан алгоритм неотложной помощи, разделенный на несколько этапов. Порядок интенсивной терапии при асфиксии новорожденного разбит на такие этапы реанимации. Главными задачами реанимационных действий выступает восстановление дыхательной функции, сердечной деятельности, устранение нарушения кровотока, коррекция метаболизма, водно-солевого баланса, состава электролитов.
Первый этап реанимации при асфиксии новорожденного — отсасывание из ротовой и носовой полости младенца слизи и околоплодных вод. Аспирация производится с помощью специального зонда, присоединенного к насосу. При легкой степени асфиксии этих действий, как правило, бывает достаточно. Дополнительно может быть проведена повторная аспирация носоглотки и содержимого желудка, эта процедура предназначена для устранения мекония из пищеварительных органов ребенка.
Второй этап реанимации при асфиксии новорожденного включает интубацию трахеи и вспомогательную вентиляцию легких с помощью кислородной маски и струйной подачи кислорода в легкие. Этот метод применяется при средней степени тяжести асфиксии, спонтанном дыхании и выраженной брадикардии.
При продолжительном кислородном голодании и снижении сердечного ритма ниже 80 ударов в минуту применяются более действенные методы — искусственная вентиляция легких с помощью специального аппарата, непрямой массаж сердца, внутривенные и внутримышечные инъекции препаратов для улучшения сердечной деятельности и метаболизма — глюконата кальция, раствора глюкозы, кокарбоксилазы, адреналина, преднизолона.
После экстренной помощи и устранения опасного состояния младенца переводят под круглосуточное наблюдение и проводят терапевтические мероприятия по поддержке дыхания, восстановлению обменных процессов, нормализации работы почек и мочевыделительной системы, устранению отека мозга.
Последствия асфиксии новорожденных
Самые чувствительные к недостатку кислорода нервные ткани, поэтому наиболее опасна асфиксия мозга у новорожденных. Негативное воздействие на работу мозга и нервной системы в целом может оказать как внутриутробная гипоксия, так и острая нехватка кислорода в процессе родов и сразу после рождения. Чем тяжелее степень и продолжительность асфиксии, тем значительнее опасные последствия для физического и психического здоровья ребенка в будущем. К наиболее тяжелым последствиям асфиксии относится развитие гипоксическо-ишемической энцефалопатии мозга, интенсивность проявления и степень угрозы ее проявления напрямую зависит от длительности кислородного голодания.
Если у новорожденного зафиксирована асфиксия 1 степени, то последствия могут в принципе никак не проявиться при условии своевременно принятых реанимационных действий. Возможны такие нарушения, как гипертонус мышц, нарушение сгибательной функции суставов конечностей, повышенная чувствительность к любым прикосновениям и манипуляциям. По статистике 98% детей, перенесших легкую асфиксию развиваются без отклонений и заболеваний.
При средней степени асфиксии у ребенка проявляются обратные нарушения со стороны нервной системы — тонус мышц снижен, наблюдается вялость и некоторая заторможенность, плохая реакция на прикосновения. Последствиями асфиксии средней степени часто выступают неровное спонтанное дыхание, замедление сердечного ритма, появление внезапных судорог конечностей, шеи. Последствия асфиксии средней тяжести в виде заболеваний сердца, нарушений умственного и психического развития наблюдается в среднем у 20% детей.
При тяжелой асфиксии новорожденных последствия проявляются не только со стороны нервной и сердечно-сосудистой системы. Вероятно развитие нарушений функций мочевыделительной, пищеварительной, дыхательной и эндокринной систем. При тяжелой асфиксии часто возникают отеки мозга и легких, требующие дальнейшего лечения. Одним из наиболее сложных и опасных прогнозов удушья выступает ДЦП как результат длительного кислородного голодания и энцефалопатии. Ребенок при тяжелой асфиксии отличается выраженной слабостью, безучастностью, нечувствительностью к прикосновениям и любым действиям, практическим отсутствием рефлекторных ответов на раздражители.
Если говорить о времени асфиксии, то при успешной реанимации и восстановлении дыхательных функций до 5 минуты жизни, последствия бывают минимальными или вообще отсутствуют. В последующем ребенок нормально развивается. О том какие последствия будут у новорожденного при асфиксии 10 минут, говорить сложно — развитие ДЦП в легкой форме вероятно, возможен синдром повышенной возбудимости, СДВГ (синдром дефицита внимания и гиперактивности), осложнения двигательных функций, судорожный синдром, нарушения в работе сердечно-сосудистой, дыхательной и эндокринной систем.
Асфиксия более 15 минут — это уже крайне сложное состояние, свидетельствующее о том, что ребенок плохо реагирует на реанимационные мероприятия. У большинства детей с тяжелой асфиксией наблюдается снижение сократительной способности миокарда, что приводит к брадикардии (замедленному сердечному ритму), возможно развитие ишемии сердца, слабости иммунной системы и гипотензии. Для 80% детей с тяжелой асфиксией новорожденных последствиями в старшем возрасте имеют инвалидности по различным показаниям.
В крайне сложных случаях асфиксия может вызвать развитие менингита, некроза тканей мозга, гидроцефалию, заражение крови. При тяжелых последствиях удушья новорожденного высока вероятность смерти ребенка от патологий, несовместимых с жизнью. В старшем возрасте ребенок нуждается в постоянном наблюдении, регулярном медицинском обследовании и соответствующем лечении. Критическим рубежом при прогнозировании состояния здоровья и развития ребенка в дальнейшем считается двухлетний возраст.
Уход за ребенком, перенесшим асфиксию
После реанимационных действий ребенок должен находиться под круглосуточным мониторингом медицинского персонала и получать регулярную помощь. Первое кормление проводится через сутки, так как необходимо убедиться в нормальной работе пищеварительной системы.
Рекомендации специалистов при асфиксии новорожденных касаются наблюдения за развитием психических и моторных функций ребенка. Как правило, такие дети состоят на специальном учете у невролога и педиатра, чаще посещают врача и проходят обследование. Такое повышенное внимание объясняется необходимостью своевременно заметить нарушения или отклонения в развитии ребенка, принять меры по коррекции его состояния.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!